Le niveau anormalement élevé des thromboses de stents n’est pas qu’un constat, et c’est encore moins une fatalité; il peut être symptomatique d’un dysfonctionnement dans la pratique de l’angioplastie coronaire.
Par Dr Mounir Hanablia *
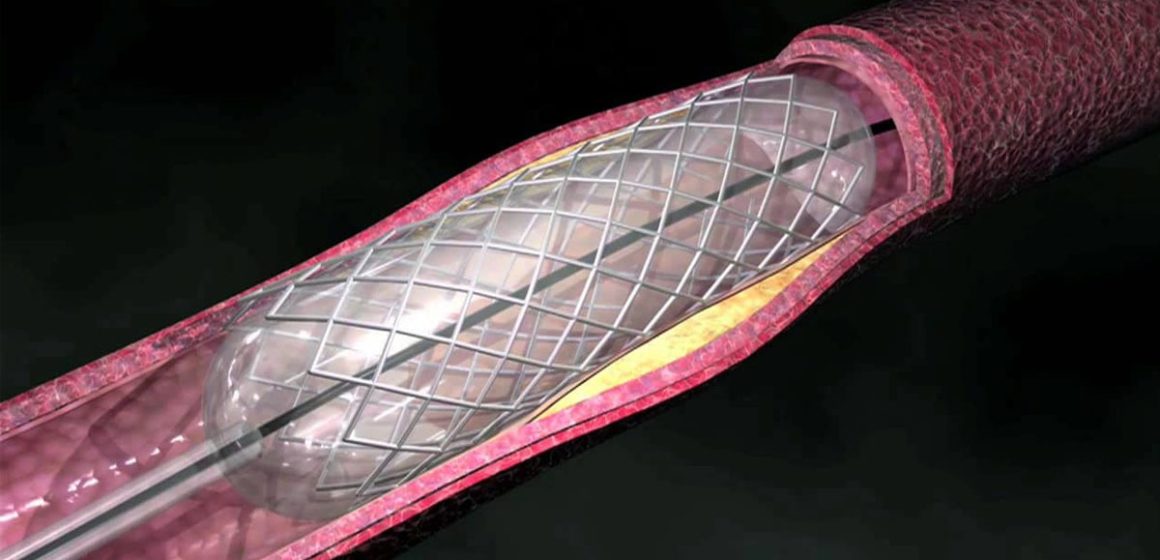
La thrombose de stents est simplement la formation de caillots dans ces prothèses. Récemment une étude publiée sur le sujet dans un centre hospitalier et que compte tenu des circonstances j’estime courageuse, et qui même portant sur un nombre limité de patients, a démontré deux choses: la première que l’interruption du traitement en constituait la raison dans 25% des cas, la seconde que le taux de thromboses en particulier tardives était, comparativement à d’autres études internationales, beaucoup plus important, avec un ratio de près de 300% comparativement à des études américaines.
Comme on se serait attendu à ce que l’interruption du traitement s’accompagne d’une élévation proportionnelle du taux de thromboses, ces résultats interpellent, et malheureusement l’étude ne satisfait pas l’intérêt qu’elle soulève et ne répond pas aux questions que l’on peut se poser. Il était donc nécessaire de rappeler certains faits afin de cerner les données du problème.
Un événement rare mais grave
La thrombose lors du début de l’utilisation des stents a constitué pendant des années un facteur limitant important de la technique au point de les réserver aux seules dissections lors des angioplasties coronaires réalisées au ballon seul.
Depuis l’utilisation de la Ticlopidine, un antiagrégant plaquettaire puissant, la thrombose de stent est devenue rarissime, et avec les études Benestent et Stress sur la resténose, l’usage des stents est devenu systématique.
Néanmoins malgré son caractère rare, c’est un événement grave qui a pour conséquence un infarctus du myocarde dans le territoire vascularisé par l’artère stentée et il sera donc d’autant plus étendu que celle-ci est importante.
Les thromboses sont de trois types: aiguës, subaiguës, et chroniques. Les premières surviennent dans les premiers jours, les secondes à partir du quinzième, les dernières généralement après six mois.
La thrombose aiguë est pernicieuse, elle se manifeste souvent par une défaillance ventriculaire gauche et un œdème pulmonaire, qui disparaissent lorsque l’obstacle est levé en urgence.
La thrombose subaiguë est sournoise, elle évolue à bas bruit et lorsque l’artère est occluse, elle peut occasionner une mort subite, et c’est donc la plus grave parce qu’elle ne laisse pas le temps d’intervenir.
La thrombose chronique est silencieuse, son évolution progressive laisse le temps au développement d’un réseau collatéral de suppléance, et elle est souvent découverte à la coronarographie, accompagnant parfois les resténoses (prolifération de cellules et de tissus fibreux) dont elle est difficile à distinguer.
Des facteurs de risque non négligeables
Pour en revenir à l’étude hospitalière en question, on peut donc considérer qu’elle n’a pris en compte que les thromboses de stents traitées à l’hôpital. Et ces chiffres déjà considérables sont en fait sous-estimés puisqu’ils ne tiennent pas compte des morts subites ni des thromboses de stents complètement silencieuses découvertes lors des angiographies.
On peut supposer que la non-observance du traitement par les patients soit en fait beaucoup plus importante, et que ceux-ci ne veuillent pas la reconnaître de crainte de susciter les remontrances du corps médical. Néanmoins si tel est le cas, les différences de résultats avec les études américaines ne s’expliquent toujours pas.
Une autre cause peut évidemment être l’inefficacité des anti agrégants plaquettaires utilisés, pour des raisons inhérentes aux produits utilisés ou bien à l’existence de résistances pharmacologiques chez les patients, ou bien à des maladies réputées thrombogènes telles que le Covid, mais on ne voit à priori pas pourquoi certains centres en Tunisie font état d’un taux de thromboses beaucoup plus important que d’autres, sous réserve bien entendu que ces derniers soient prêts à en parler, et on verra que ce n’est pas si évident.
Cette hypothèse paraît donc à priori peu probable, tout comme les propriétés structurelles des stents utilisés dont on ne voit pas pourquoi elles diffèreraient dans le même pays d’un centre à un autre.
Une autre raison à envisager, c’est le calcaire dans les artères, ce qui laisserait supposer que l’âge et le diabète soient des facteurs de risque de la thrombose de stent, ce que personnellement je n’ai pas ouï dire, mais il faut reconnaître que je ne suis pas une référence en la matière, et d’autre part l’usage de l’IVUS, du rotablator et du shock wave n’est pas de pratique courante dans nos centres de cathétérisme, pour des raisons évidemment économiques.
Il reste le dernier facteur qui explique évidemment la réticence à aborder le sujet, et qui est inhérent à la pratique de la technique. Il est communément admis qu’un mauvais déploiement du stent ou une sous-estimation de sa taille par rapport à celles de l’artère constituent des facteurs de risque non négligeables de thrombose et de resténose.
Or étant donnée la situation économique qui prévaut, il n’est pas illogique de penser que souvent l’opérateur, compte tenu du choix limité du matériel disponible, soit obligé d’implanter une prothèse «faute de mieux».
En effet, on ne peut envisager l’hypothèse de l’incompétence des opérateurs, les actes étant à priori pratiqués par des praticiens accomplis. En conclusion, le niveau anormalement élevé des thromboses de stents n’est pas qu’un constat, et c’est encore moins une fatalité; il peut être symptomatique d’un dysfonctionnement dans la pratique de l’angioplastie coronaire dont seule une étude multicentrique objective doit rechercher les causes, afin de les corriger.
* Médecin de libre pratique.


Donnez votre avis